Kivizsgálás
Állapotfelmérés
A részletes kikérdezés és az előzmények alapos feltérképezése sok esetben nagy kihívást jelent minden orvosi praxisban. Ehhez diplomás szakdolgozó kollégáink és informatikai szoftver segítségét is igénybe vesszük, hogy a lehető legalaposabban dolgozzuk fel a kórelőzményt. A szakmai zsargonban triázs-nak (állapotfelmérésnek) nevezett első beszélgetésre itt tud bejelentkezni. Kollégáink különféle panasztípusokra és kezelési módokra specializálódnak. Ide kattintva, panaszának alapján kiválaszthatja a képzettsége alapján legmegfelelőbbnek talált szakembert.
Az állapotfelmérés során feltérképezzük a specifikus betegség-kockázatokat. Ezek ismeretében szakmai protokolljaink alapján ajánlunk Önnek vizsgálatokat, amihez szükség szerint több lépésben, akár több szakterületen dolgozó szakorvos kollégák véleményét is kikérjük. A protokoll szerinti vizsgálatok 1-től 6 hétig tartó szervezésében a partner intézményünkben dolgozó kollégáink lesznek az Ön segítségére. Az eredmények értékelésében szükség szerint több szakorvos, illetve specialista (pl. molekuláris biológus, dietetikus, képalkotó diagnosztikai szakember, pszichológus, alvásszakértő stb.) vesz részt.
A mikrobiom diagnosztika
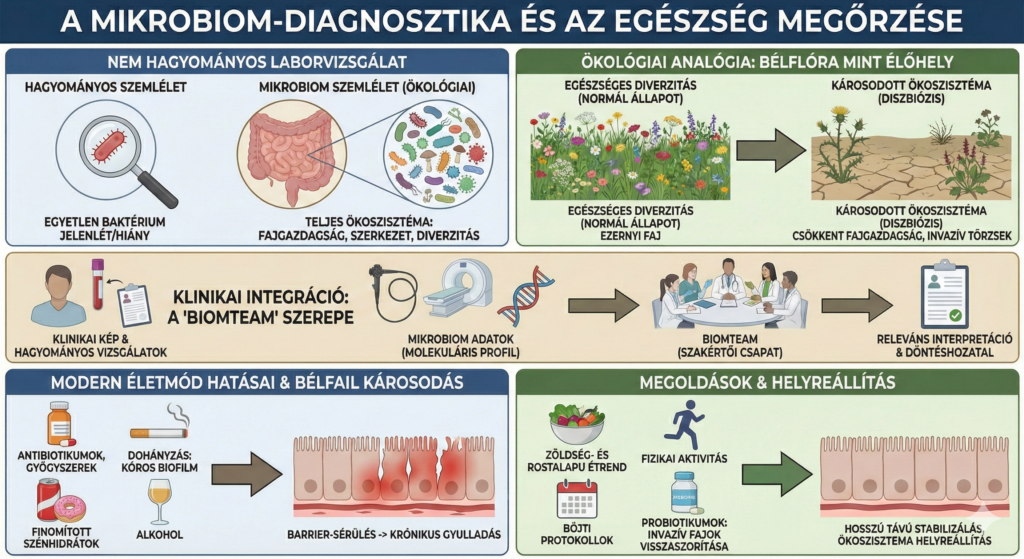
A mikrobiom-diagnosztika nem hasonlítható össze a klasszikus laborvizsgálatokkal: szemlélete sokkal közelebb áll a szövettani és morfológiai elemzésekhez. A vizsgálat ugyanis nem egyetlen baktériumtörzs jelenlétét vagy hiányát értékeli, hanem az egész bél-ökoszisztéma fajgazdagságának, szerkezetének és diverzitásának sérülését. Nem az a kérdés, hogy egy adott baktérium „kimutatható-e”, hanem az, hogy egy normál állapotban akár ezernyi fajból álló közösség miért csökken le töredékére. A mikrobiom minden emberben egyedi, mégis pontosan vizsgálható, hogy bekövetkezett-e ökológiai károsodás, és ennek milyen mértékű funkcionális következményei vannak.
A bélflóra változásainak értelmezésére az ökológiai rendszerek működése adja a legjobb analógiát. Ahogyan egy hegyi rét fajösszetétele nem önmagában, hanem diverzitásában mérhető, a mikrobiom esetében is ez a legfontosabb mutató. Minél nagyobb a fajgazdagság csökkenése, annál nagyobb az esély arra, hogy ellenálló, ún. invazív törzsek telepednek meg, amelyek alkalmazkodni képesek a károsodott környezethez és kiszorítják a sérülékenyebb fajokat. Ezek a változások nem minden esetben okoznak azonnal tüneteket, mégis jelentős betegség-kockázatot hordoznak.
A szakirodalom és a klinikai tapasztalat fontos történeti párhuzama a Helicobacter pylori felismerése. A gyomor mikrobiom-ökoszisztémáját dominánsan kolonizálni képes baktérium a gyomorrákos esetek kb. 70-80%-ával összefüggésbe hozható, mégsem tekinthető önmagában kezelendőnek: az emberek kb. 40%-ában kimutatható, de a Helicobacter pylori pozitiv egyéneknek csak kb. 10%-ának lesz egész életük folyamán valamilyen gyomorpanaszuk, és a gyomorrák kb. 1%-ukban alakul ki. Számos egyéb körülmény is közrejátszik tehát, amellyel együtt a Helicobacter jelenléte kockázati tényezőként értékelendő egy nagyobb “mátrixban”. Ez jól mutatja, hogy a mikrobiom-diagnosztikában a kórokozók puszta jelenléte nem elegendő információ; a tünetek, a klinikai kép, az életmód és a rizikófaktorok együttes értékelése szükséges.
A klinikai kép
Tünetek, panaszok, kórelőzmény és a “hagyományos” kivizsgálás standard elemei: laborok, képalkotó és endoszkópos vizsgálatokat együtt kell értékelni az új molekuláris adatokkal. A helyzet nagyon hasonló az onkológiához, ahol a daganat molekuláris profilja is a kezelést adott esetben döntően befolyásoló tényező, de egy mozaik darab egy nagyobb képben. Épp ezért szakértői csapat, ún. “Onkoteam” értékeli a beteg leleteit és hoz döntéseket a szakorvos vezetésével. A mikrobiom diagnosztika sem elválasztható a klasszikus klinikai tesztektől és ezért fontos, hogy olyan teszt készüljön, ami a beteg számára releváns és olyan “interpretációt” kapjon erről a szakértői csapat, (“BiomTeam”), amit be tud építeni a döntéshozatali folyamatba. Saját gyakorlatunkban ennek a biomteam munkájában minden esetben részt vesz az a molekuláris biológus kolléga is, aki a mikrobiom lelet interpretációját végezte.
A bélflóra károsodását a modern életmód számos tényezője fokozza: az antibiotikumok és savcsökkentők mellett több mint négyszáz gyógyszerhatóanyag ismerten befolyásolja a mikrobiom működését. A dohányzás kóros biofilm réteg kialakulásához vezet a bélfalon, amely elősegíti a patogén törzsek megtelepedését, míg az alkohol és a finomított szénhidrátok (cukrok) fogyasztása károsítja a bélfal ellenállóképességét és ún. “barrier-sérülést” okoz. A mai tudásunk szerint ez krónikus gyulladáshoz vezet, amely a civilizációs betegségek mindegyikének a kiindulópontja. A probiotikumok szerepe ebben a környezetben nem a teljes fajgazdagság visszaépítése, hiszen néhány törzs pótlásával ez nem érhető el, hanem az invazív fajok visszaszorítása és a bélfal védőnyák-rétegének visszaépítése. A kert hasonlattal élve a gazos, elhanyagolt kertből nem őserdőt, hanem első körben egy rendezett gyepet talajtakaró növényzetet telepítünk, ahol legalább a gyulladást keltő fajok, mint pl. a parlagfű vagy a csalán kiszorítását célozzuk meg.
A kutatások ma már egyértelműen bizonyítják, hogy a diverzitás megőrzésének és helyreállításának legfontosabb tényezői az életmódban keresendők:
- zöldség- és rostalapú étrend,
- rendszeres fizikai aktivitás
- alkohol- és nikotinmentes életvitel
- egyénre szabott böjti protokollok alkalmazása.
Ezek az ún. “adjuváns” intervenciók kiegészítik a nemzetközi irányelveknek megfelelő gyógyszeres kezeléseket és csökkentik a krónikus stresszt, javítják az alvásminőséget és hosszú távon stabilizálják a mikrobiom ökoszisztémát.